- Հեղինակ Curtis Blomfield blomfield@medicinehelpful.com.
- Public 2023-12-16 21:13.
- Վերջին փոփոխված 2025-01-24 08:57.
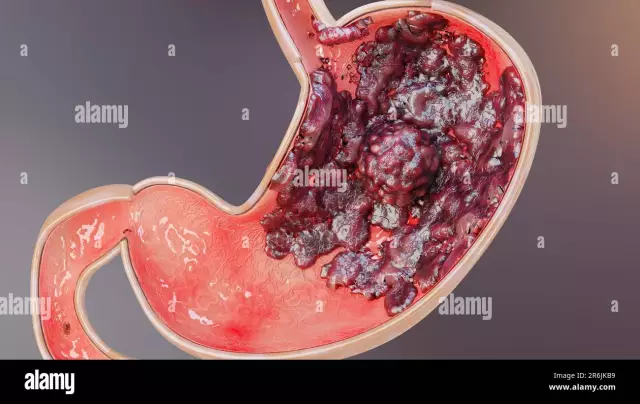
Տրոֆոբլաստիկ հիվանդությունը բարորակ և չարորակ ուռուցքների խումբ է, որն առաջանում է պլասենցայի տրոֆոբլաստներից: Տերմինը ներառում է այնպիսի պաթոլոգիաներ, ինչպիսիք են հիդատիդիֆորմ խալը (մասնակի և ամբողջական), ինվազիվ հիդատիդիֆորմ խալը, պլասենցայի տեղանքի տրոֆոբլաստիկ ուռուցքը, խորիոկարցինոման և տրոֆոբլաստիկ էպիթելիոիդ ուռուցքը: Պաթոլոգիան ախտորոշվում է հիմնականում ուլտրաձայնային և համակարգչային տոմոգրաֆիայի միջոցով, հետազոտություններ, որոնք նախատեսված են արյան մեջ hCG-ի կոնցենտրացիան հայտնաբերելու համար։ Թերապիան նշանակվում է հիստերոտոմիայի, քիմիոթերապիայի, խալի հեռացման տեսքով։

Հիվանդության նկարագրություն
Գինեկոլոգիական պրակտիկայում տրոֆոբլաստիկ հիվանդությունը հազվադեպ է՝ հարյուրից 1-3%-ի դեպքում և համարվում է շատ հազվադեպ հիվանդություն: Այս պաթոլոգիայի զարգացումը անհնար է առանց հղիության, քանի որ շատ դեպքերում արգանդը տեղայնացման հիմնական վայրն է: Հարկ է նշել, որ այն ունի մեկից ավելի ձև: Հաշվի առնելով ձևերի բազմազանությունը՝մասնակի կիստոզ դրեյֆը կազմում է դեպքերի 5%-ը, քորիոնկարցինոման՝ 17%, ամբողջական դրեյֆը՝ 72,2%, իսկ այլ տեսակները՝ 5,3%։
Տրոֆոբլաստիկ հիվանդության ժամանակ զարգանում են սաղմնային բջիջների արտաքին շերտերի պրոլիֆերատիվ պաթոլոգիաները, որոնք իրենց հերթին անմիջականորեն մասնակցում են քորիոնիկ վիլլի էպիթելային ծածկույթի ստեղծմանը։ Նման պաթոլոգիան կարող է առաջանալ հղիության ավարտից հետո և հղիության փուլում: Այն կարող է առաջանալ չարորակ և բարորակ ձևով: Բայց այսպես թե այնպես, պաթոլոգիան շատ վտանգավոր պայման է, որը կարող է հանգեցնել բավականին բացասական արդյունքների։
Գործոններ, որոնք մեծացնում են պաթոլոգիայի վտանգը
Երբ ուսումնասիրվեցին այս հիվանդության պատճառներն ու ռիսկի գործոնները, պարզվեց, որ տրոֆոբլաստիկ ուռուցքն ավելի հաճախ ախտորոշվում է կանանց մոտ որոշակի տարիքում, անամնեզը և մանկաբարձական պատմությունը բնորոշ են, և աշխարհագրական գործոնը կարող է կարևոր դեր խաղալ: դերը այս հարցում։ Այսպիսով, ռիսկային հանգամանքներն են՝
- կանանց տարիքը 20-50 տարեկանն է, ամենավտանգավոր շրջանը՝ 40 տարեկան և բարձր;
- երկրորդ և հաջորդ հղիություններ;
- Աբժի պատմություն.
Արևելյան երկրներում ապրող կանանց շրջանում այս պաթոլոգիան տարածված է: Եթե հիվանդի մոտ արդեն ախտորոշվել է խալ, ապա կա ինվազիվ խալի և խորիոկարցինոմայի վտանգ: Մետաստազների առաջացումը ավելի հավանական է նրանց մոտ, ովքեր երկար ժամանակ նկատում են պաթոլոգիայի ախտանիշները և լատենտային շրջանը:
Տրոֆոբլաստիկ հիվանդության դասակարգում
Հիմք ընդունելովմիջազգային դասակարգումը տարբերակում է հիվանդության բարորակ ձևերը և չարորակ նորագոյացությունները:
Այսպիսով, չարորակ նորագոյացությունները բաժանվում են՝.
- ինվազիվ խալերի համար;
- պլասենցայի մահճակալի տրոֆոբլաստիկ ուռուցք;
- choriocarcinoma;
- միաբջիջ տրոֆոբլաստիկ ուռուցքի արտանետողներ։
Չարորակ նորագոյացությունն ունի մետաստատիկ և ոչ մետաստատիկ կլինիկական դրսևորում, ցածր կամ բարձր ռիսկայնությամբ:
Իր հերթին, գինեկոլոգիայում տրոֆոբլաստիկ հիվանդության բարորակ ձևը բաժանվում է.
- մասնակի հիդատիդիֆորմ դրեյֆի համար (թեթև ձև);
- լրիվ սայթաքում.

Տարբեր կերպար
Տրոֆոբլաստիկ հիվանդության հստակեցումը ցույց է տալիս, որ այն կարող է ունենալ այլ բնույթ։ Այսպես թե այնպես, նույնքան կարևոր կլինի դիտարկել հիվանդության զարգացման ավելի շատ փուլեր, որոնք թույլ են տալիս հասկանալ հիվանդության վտանգավորության աստիճանը։
Ինչպես ցույց է տալիս FIGO-ի կլինիկական դասակարգումը, կան փուլեր՝
- Առաջին փուլ. Տուժում է միայն արգանդը, այս փուլում մետաստազներ չկան։
- Երկրորդ փուլ. Մետաստազները տարածվել են դեպի հեշտոց, կոնք և հավելումներ։
- Երրորդ փուլ. Մետաստազները թափանցել են թոքեր, էլ չեմ խոսում ախտահարված սեռական օրգանների մասին։
- Չորրորդ փուլ. Տարբեր հեռավոր մետաստազներ են առաջանում (երիկամներ, լյարդ, փայծաղ, աղեստամոքսային տրակտ, ուղեղ):
Կանխատեսում
Եթե արգանդի հիվանդությունը ժամանակին և ճիշտ բուժվի, ապա ամեն ինչ կանցնի առանց բարդությունների. Քիմիաթերապիան ունի 70% հաջողության մակարդակ մետաստատիկ ձևի դեպքում և 100% հաջողության մակարդակ ոչ մետաստատիկ ձևի դեպքում:
Շատ դեպքերում երիտասարդ կանայք կարող են լիովին պահպանել իրենց գեներատիվ գործառույթները: Որպեսզի հաջորդ հղիությունը հաջող անցնի, պետք է հետևել բժշկի բոլոր առաջարկություններին և ցուցումներին։ Անհրաժեշտ է տարին երկու անգամ հետազոտվել և մշտապես լինել բժշկի հսկողության ներքո, օգտագործել հակաբեղմնավորիչներ։
Ռեցիդիվ տեղի է ունենում միայն դեպքերի 4-8%-ում:

Ուռուցքաբանության մեջ ցանկացած տեսակի հիվանդություն դիտվում է որպես էիոպաթոգենետիկ գործընթաց։ Տրոֆոբլաստիկ հիվանդության հնարավոր պատճառները կարող են լինել գրիպի վիրուսները, ձվի հատուկ հատկությունները, քրոմոսոմային շեղումները, իմունոլոգիական գործոնները, հիալուրոնիդազի բարձր ակտիվությունը, սպիտակուցի անբավարարությունը:
Ո՞վ է այն ավելի հաճախ ստանում:
Պաթոլոգիան առավել հաճախ հանդիպում է քառասուն տարեկանից բարձր կանանց մոտ (հավանաբար 5 անգամ), այս հիվանդությամբ շատ ավելի հազվադեպ են տառապում 35 տարեկանից ցածր կանայք։ Կարելի է նաև հայտնաբերել ռիսկի այլ աղբյուրներ, որոնց թվում են աբորտները, ինքնադադարող հղիությունը կամ ծննդաբերությունը: Գոյություն ունի մեկ օրինաչափություն, որ այս հիվանդությունը առավել հաճախ նկատվում է արևելքից եկած կանանց մոտ, սակայն Արևմուտքի կանայք ավելի քիչ են հակված այս հիվանդության ի հայտ գալուն:
Հիդատիդիֆորմ խալը տեղափոխելուց հետո կարող է սկսվել խորիոկարցինոմայի զարգացումը: Կիստիկ դրեյֆի ամբողջական ձևով զարգանում է ինվազիվ դրեյֆ: Մասնակի սահումը շատ ավելի քիչ ազդեցություն ունի այս գործընթացի վրա:
Հղիության ավարտից հետո,աբորտ, վիժում, ծննդաբերություն կամ հղիության ընթացքում (նորմալ կամ էլտոպիկ) կարող են տեղի ունենալ տրոֆոբլաստների կառուցվածքի փոփոխություններ։
Դիտարկենք տրոֆոբլաստիկ հիվանդության հիմնական ախտանիշները։

Սիմպտոմներ
Հիվանդության հիմնական նշաններն են՝.
- արգանդի չափի մեծացում, որը չի համապատասխանում հղիության տարիքի նորմերին (50%);
- երկկողմանի կալուտինային կիստաներ (դեպքերի 40%-ում);
- Հեշտոցային արյունահոսություն (մոտ 90%).
Շատ դեպքերում հիդատիդիֆորմ խալի ընթացքը կարող է բարդանալ պրեէկլամպսիայով, հղի կնոջ տոքսիկոզով (համառ փսխում), զարկերակային հիպերտոնիայով, ձվարանների կիստաների պատռվածքով, հիպերթիրեոզի ախտանիշներով (հիպերթերմիա, տախիկարդիա): Այս գործընթացի վրա բացասաբար է ազդում նաև առատ արյունահոսությունը։ Որոշ դեպքերում այս ձևը առաջացնում է PE և DIC:
Եթե դիտարկենք հիդատիդիֆորմ խլուրդի կլինիկական անոմալիաները տրոֆոբլաստիկ հիվանդության դեպքում, ապա անհրաժեշտ է առանձնացնել.
- մետաստազներ դեպի հեշտոց, թոքեր, վուլվա;
- ինֆիլտրատիվ աճ;
- ավելացնում է խորիոկարցինոմայի վերածվելու ռիսկը:
Քորիոնկարցինոման կարող է վտանգավոր լինել, քանի որ դրա ազդեցության տակ արգանդի պատը կարող է փլուզվել: Հետեւաբար, հիվանդության այս ձեւը հաճախ առաջացնում է ծանր արյունահոսություն։ Խորիոկարցինոմայից մետաստազները արագ տարածվում են դեպի կոնքի օրգաններ, այնուհետև լյարդ, երիկամներ, փայծաղ, թոքեր, ստամոքս և ուղեղ:
Իր հերթին, տրոֆոբլաստիկ ուռուցքը ոչնչացնում էարգանդի շիճուկային լորձաթաղանթ, որն այնուհետև արյունահոսություն կառաջացնի: Այս ուռուցքը նպաստում է մետաստազների ներթափանցմանը որովայնի խոռոչ, հեշտոց և ուղեղ։
Էպիթելիոիդ բջջային ուռուցքը գտնվում է արգանդի վզիկի ջրանցքում կամ արգանդի ստորին մասում: Այս ուռուցքն իր ախտանիշներով կարող է նմանվել արգանդի վզիկի քաղցկեղին։ Տրոֆոբլաստիկ հիվանդության այս տեսակն իրեն զգացնել է տալիս միայն մի քանի տարի հղիությունից հետո։
Ի՞նչն է առաջացնում մետաստազներ:
Մետաստազների առաջացումը հրահրում է գլխացավ, կրծքավանդակի ցավ, հազ՝ արյունոտ խորխով, ստամոքսային արյունահոսություն, անեմիա, աղիքային խանգարում, կախեքսիա, թունավորում և այլն։
Գոյություն ունեն պաթոլոգիայի այնպիսի ձևեր, որոնք կարող են առաջացնել ցավ որովայնի շրջանում, կիստաների ոտքերի պատռում և ոլորում, նյարդային կոճղերի սեղմում, արգանդի ծակոց։
Պետք է իմանալ, որ հիվանդության ախտանիշները կարող են տարբեր լինել։ Բայց երբ ի հայտ գան առաջին նշանները, պետք է անհապաղ դիմել բժշկի։

Տրոֆոբլաստիկ հիվանդության ախտորոշում
Այս հիվանդությամբ ախտորոշված կանայք ունեցել են հղիություններ, որոնք ավարտվել են աբորտով (ինդուկտիվ կամ ինքնաբուխ), տուեկտոմիա արտաարգանդային հղիության կամ ծննդաբերությամբ:
Կանանց մեծ մասը գանգատվում է ացիկլիկ արգանդի արյունահոսությունից, գլխացավերից, ամենորեայից, օլիգոմենորեայից, մենորագիայից, հազից, կրծքավանդակի և որովայնի ցավից, հեմոպտիզից:
Գինեկոլոգիական հետազոտության ժամանակ որոշվում են արգանդի իրական չափերը, որոնք երբեմն չեն համապատասխանում.հետծննդյան կամ հղիության տարիքը. Հաճախ գինեկոլոգը շոշափման միջոցով կարող է հայտնաբերել վագինի, արգանդի և փոքր կոնքի ուռուցքային հանգույցները:
Մինչև 5 մմ փոքր չափսերով ուռուցքները հայտնաբերելու համար տրանսվագինալ ուլտրաձայնը իդեալական է: Հիվանդության նշան կլինի մեծածավալ ձվարանների կիստաները:
Օգնական մեթոդներ
Մետաստազների հայտնաբերումը կոնքի և այլ օրգաններում որոշվում է օժանդակ մեթոդներով.
- CT;
- ուղեղի MRI;
- Որովայնի խոռոչի, երիկամների, լյարդի ուլտրաձայնային հետազոտություն;
- PET;
- Թոքերի CT;
- կրծքավանդակի ռենտգեն.
Եթե հայտնաբերվում են մետաստազներ, դիմեք որովայնի վիրաբույժի, նյարդավիրաբույժի, ուրոլոգի, թոքաբանի։
Ինչպե՞ս է բուժվում տրոֆոբլաստիկ հիվանդությունը:

Թերապիա
Բուժական միջոցառումների սխեման որոշվում է տվյալ հիվանդության համար՝ ըստ նրա փուլի և ձևի։
Հիդատիդիֆորմ դրեյֆի բուժումն իրականացվում է վակուումային էքստրակցիայի միջոցով՝ արգանդի խոռոչի առաջիկա հսկիչ կուրտաժով: Խալը հեռացնելուց հետո հակաբեղմնավորիչ միջոցները պետք է օգտագործվեն մեկ տարի: Քիմիաթերապիա՝ hCG-ի մակարդակի դինամիկ նվազմամբ մինչև նորմալ արժեք չի նշանակվում:
Տրոֆոբլաստիկ հիվանդության կլինիկական ուղեցույցները պետք է խստորեն պահպանվեն:
Քիմիաթերապիա
Եթե կա պաթոլոգիա՝ չարորակ նշաններով, ապա նշանակվում է քիմիաթերապիա։ Նման բուժման սխեման կարող է լինել հետևյալը՝.
- Ցիսպլատին և Էտոպոզիդ;
- «Դակտինոմիցին» և «Մետոտրեքսատ»;
- մետոտրեքսատ, ցիսպլատին, դակտինոմիցին, վինկրիստին.
Արգանդի պատերի պերֆորացիայի, սկզբնական ուռուցքից արյունահոսության և քիմիաթերապիայի նկատմամբ դիմադրողականության դեպքում նպատակահարմար է վիրաբուժական մեթոդը։ Օրգան խնայող հիստերոտոմիան խորհուրդ է տրվում վերարտադրողական տարիքի հիվանդներին։ Այն դեպքում, երբ կինն այլևս չի նախատեսում երեխաներ ծնել, կատարվում է հիստերէկտոմիա կամ սուպրավագինալ հեռացում։

Գեստացիոն տրոֆոբլաստիկ հիվանդության թերապևտիկ ընթացքի ավարտից հետո խորհուրդ է տրվում տարին մի քանի անգամ անցնել hCG մոնիտորինգ, էխոգրաֆիկ հսկողություն և թոքերի դինամիկ ռադիոգրաֆիա։
Պաթոլոգիա անցնելուց հետո կանայք կկարողանան հղիությունը պլանավորել ոչ շուտ, քան 11-17 ամսից։
Մենք վերանայեցինք տրոֆոբլաստիկ հիվանդության հիմնական առաջարկությունները: