- Հեղինակ Curtis Blomfield blomfield@medicinehelpful.com.
- Public 2023-12-16 21:13.
- Վերջին փոփոխված 2025-01-24 08:57.
Ֆեմուրը (լատիներեն femur, osfemoris) մարդու կմախքի ամենամեծ խողովակավոր ոսկորն է։ Այն ունի գլանի ձև՝ առջևից մի փոքր կորացած։ Մկանների կցման համար, մի lineaaspera, կոպիտ գիծ, անցնում է իր հետևի մակերեսով: Ներքևի մասում ոսկրի մարմինը փոքր-ինչ ընդլայնված է և ավարտվում է 2 սոճու խտացումներով՝ ազդրոսկրի կոնդիլներով։
Կառուցվածքը դեպի կոնդիլները կեղևային է, այսինքն՝ հաստ պատերով խողովակ է։ Ազդր 2-ի ստորին ծայրն իր կոնդիլներով անցնում է ծնկահոդի վերին մաս՝ ազդրոսկրի միջնադարյան կոնդիլ և արտաքին կողային: Ծնկների հոդի ստորին հատվածը կազմում է սրունքը, որն ունի նաև 2 կոնդիլ։
Ծնկահոդի առջևի մասը ձևավորվում է պաթելլայով: Ֆեմուրի կոնդիլների վրա գտնվում են հոդային մակերեսները, որոնք անհրաժեշտ են պաթելլայի և սրունքի հետ հոդակապման համար: Դրսում դրանք ծածկված են աճառով, որն ապահովում է ազդրի հարթ սահումը ծնկի ծալման և երկարացման ժամանակ։
Իրենց կառուցվածքով ազդրոսկրի կոնդիլները սպունգանման ենկառուցվածքը և կիսաշրջանաձև ձևը: Արդյունքում նրանք փխրուն են: Սպունգության մյուս մինուսն այն է, որ կոտրվածքների դեպքում հնարավոր է ոսկորի ջախջախում և ընկճված կամ տպավորիչ կոտրվածքի առաջացում։
Ի՞նչ տեղային այլ պաթոլոգիաներ կարող են լինել ֆեմուրի կոնդիլներում: Ամենատարածվածը, իհարկե, վնասվածքներն են, օստեոարթրիտը, օստեոխոնդրիտը, օստեոմալացիան, Կոենիգի հիվանդությունը, օստեոնեկրոզը, ոսկրային կիստաները, բնածին դեֆորմացիաները և այլ ընդհանուր պաթոլոգիաները։
Femoral condyles օստեոնեկրոզ

Օստեոնեկրոզը ոսկրային բջիջների (օստեոցիտների) և ոսկրածուծի հյուսվածքների մահն է՝ ոսկորին արյան մատակարարման խանգարման հետևանքով։ Նրա մյուս անվանումն է իշեմիկ օստեոնեկրոզ (OS): Հիվանդների 70%-ը 60-ից բարձր տարեց կանայք են։
Այս դեպքում 96%-ի դեպքում ախտահարվում են կոնդիլները, իսկ միայն 6%-ում՝ պաթելլան։ Հաճախականությունը - 20% բոլոր դեպքերի դիսֆունկցիան է ծունկը համատեղ. Պաթոլոգիան զբաղեցնում է երրորդ տեղը ոսկրային օստեոնեկրոզի շարքում: Ծնկների հոդի ֆունկցիոնալությունը նվազում է և ցավ է առաջանում։ Բուժման բացակայության դեպքում հոդը լիովին անշարժանում է, ապա կարող է անհրաժեշտ լինել պրոթեզավորում։ Ծնկների հոդի մեջ օստեոնեկրոզն ավելի հաճախ հանդիպում է կանանց մոտ։
Պաթոլոգիայի փուլեր.
- Ախտանիշներ չկան։
- Սկլերոտիկ փոփոխություններ և կիստաներ են առաջանում։
- Հոդը ստանում է կիսալուսնի ձև։
- Հոդը դեֆորմացված է.
Պաթոլոգիայի պատճառները

Դեգեներացիայի պատճառները բաժանվում են տրավմատիկ և ոչ տրավմատիկ: Տրավմատիկովէթիոլոգիա (կոտրվածքներ) տառապում է կոնկրետ հոդի; ոչ տրավմատիկ - հոդերը սիմետրիկորեն ազդում են առավելագույն ծանրաբեռնվածության վայրերում: Ոչ տրավմատիկ գործոններն են տարբեր դեղամիջոցների (հորմոնալ դեղամիջոցներ, NSAIDs, կորտիկոստերոիդներ) քիմիական բաղադրիչների արյան ավելորդ մուտքը, ինչպես նաև օրգանիզմի թունավորումը, բորբոքային պրոցեսները, ներհոդային ներարկումները։
Ռիսկի գործոններ՝
- ալկոհոլացում;
- ծխել;
- դեղեր;
- քիմիաճառագայթային թերապիա;
- անեմիա;
- կեյսոն հիվանդություն;
- ավտոիմուն գործընթացներ շարակցական հյուսվածքներում;
- հիպերխոլեստերինեմիա;
- ուռուցքային պրոցեսներ;
- պոդագրա.
Սիմպտոմատիկ դրսևորումներ
Սկզբնական փուլում մի քանի ամիս ախտանշաններ չկան։ Գործընթացը շարունակում է զարգանալ, և հոդերի հյուսվածքների վատթարացման հետ մեկտեղ հանկարծակի սուր ցավ է առաջանում, իսկ հետո մեծանում։ Սկզբում այն հայտնվում է հոդի շարժումների ժամանակ, հետո մնում է հանգստի վիճակում։ Գործընթացի առաջընթացի հետ այն մեծանում է: Հոդը սկզբում սահմանափակ է շարժման մեջ, հետագայում այն ընդհանրապես չի գործում։
Բուժում
Առաջին միջոցառումների շարքում խորհուրդ է տրվում հոդերի առավելագույն բեռնաթափում։ Եթե թերությունը փոքր է, դա բավական է, որպեսզի ոսկորն ինքնուրույն վերականգնվի։ Ֆեմուրի կողային կոնդիլի օստեոնեկրոզի դեպքում, եթե հնարավոր է քայլել առանց ցավոտ ոտքի վրա հենվելու, օգտագործվում են օրթոպեդիկ սարքեր (հենակներ, օրթեզներ և այլն):
Ցավազրկողներն օգտագործվում են ցավը թեթևացնելու համար։ Բուժումն ի սկզբանե պահպանողական է, և միայն այն դեպքում, եթեդրա անարդյունավետությունը, հնարավոր է, գործառնական:
- Դեկոմպրեսիա - հոդում ճնշումը նվազեցնելու համար դրա մեջ անցքեր են առաջանում։ Վերականգնումը տեղի է ունենում դեպքերի 65%-ում։
- Տրանսպլանտացիա, ավտոփոխպատվաստում և օստեոտոմիա հազվադեպ են օգտագործվում:
- Արթրոպլաստիկա - փոխարինված ծնկահոդն ամբողջությամբ կատարում է իր շարժիչ ֆունկցիան։ Դրա ծառայության ժամկետը 15 տարի է։
Խոնդրոմալացիա

Ոսկորների գլխի հոդային մակերեսների խոնդրոմալացիան ծնկահոդի աճառի փափկացում է; ընդհանուր խնդիր գիրության մեջ. Ռիսկի խմբում են նաև էքստրեմալ սիրահարները՝ շատ ակտիվ կենսակերպով, գերակշռող տրավմատիկ սպորտաձևերը՝ տոնայնությունը պահպանելու համար:
Այլ պատճառներ՝
- ժառանգական խանգարումներ գենի մակարդակով;
- հիպոկինեզիա, հարթաթաթություն և սրածայր ոտքեր, որոնց դեպքում առկա է ոտքերի ոչ ճիշտ դիրքավորում, ինչը հանգեցնում է ծնկի հոդի կոնդիլների տեղաշարժի;
- վնասվածքներ;
- բուրսիտ և սինովիտ;
- անոթային հիվանդություն (աթերոսկլերոզ, էնդարտերիտ օբլիտերանս, երակների վարիկոզ);
- կոշիկի սխալ ընտրություն; ռևմատիզմ;
- Անկիլոզացնող սպոնդիլիտ;
- ոսկրային կոշտուկներ կոտրվածքների և ճաքերի տեղերում և այլն:
Շատ դեպքերում ախտահարվում է հոդը կազմող ոսկորների մեկ գլուխը: Դա պայմանավորված է համատեղ շարժման ընթացքում բեռների անհավասար բաշխմամբ։
Աճառային պաթոլոգիայի վաղ փուլերը տեղի են ունենում առանց որևէ ախտանիշի։ Սա հաճախ դառնում է ապագայում վիրաբուժական բուժման անհրաժեշտության պատճառ։ ATսկզբնական փուլում, պատշաճ բուժման դեպքում, աճառի ամբողջականությունը կարող է լիովին վերականգնվել։
Քոնդրոմալացիայի պատճառները

Խոնդրոմալացիան ֆեմուրի կոնդիլների փոփոխությունն է դեգեներատիվ պրոցեսի տեսքով, որը սկսվում է ծնկահոդը շրջապատող մկանային մանրաթելերի արյան մատակարարման խախտմամբ: Ինքն աճառը չունի մազանոթների իր ցանցը։ Նա կարող է սնունդ ստանալ միայն մոտակա մկանային մանրաթելերի ցրված փոխանակման միջոցով:
Հոդային աճառի տակ միշտ կա ծայրային թիթեղ՝ սա ոսկրի էպիֆիզի վերջն է՝ առատորեն նյարդայնացած և արյունով մատակարարված: Քաշի ավելացումով նա նաև ճնշում է ավելանում: Կա նաև մկանային մանրաթելերի սեղմում։ Հիալինային աճառի սնուցումը խախտված է։ Առաջին փուլում աճառը սկսում է փափկել ու ուռչել։ Գործընթացի առաջընթացի ընթացքում synovial թաղանթը աստիճանաբար ջրազրկվում է, այն այլևս չի կարող ակնթարթորեն և արագ ուղղվել ֆիզիկական ծանրաբեռնվածության ժամանակ և, անհրաժեշտության դեպքում, փոքրանալ:
Սկզբնական փուլում ազդրոսկրի կոնդիլի քոնդրոմալացիան կարող է դրսևորվել որպես թեթև ցավ ծնկից վերևում գտնվող տարածքում անսովոր ֆիզիկական ակտիվությունից հետո: Սա շարունակվում է մի քանի տարի։ Արդյունքում, synovial հեղուկի ծավալը նվազում է։
Սրա արդյունքում ոսկորների գլուխները կորցնում են իրենց դիրքի կայունությունը հոդային պարկուճում և սկսում են պատահական շարժվել։ Սա էլ ավելի է մեծացնում ճնշումը հոդում: Աճառը սկսում է քայքայվել ու բարակվել, բաժանվել մասերի և ճաքեր։ Սա երկրորդ փուլն էխոնդրոմալացիա. Դրա դրսեւորումներից՝
- հաճախ ծնկների ցավ, աստիճաններով բարձրանալու և իջնելու դժվարություն;
- ճռճռոց շարժվելիս;
- ծնկների բորբոքման և այտուցի հաճախակի շրջաններ;
- կաղում.
Ֆեմուրի կոնդիլի 3-րդ աստիճանի խոնդրոմալացիան բնութագրվում է ոսկորների գլուխների ամբողջական կամ մասնակի բացահայտմամբ, երբ դրանց մակերեսի աճառը սկսում է փոխարինվել կոպիտ ոսկրային գոյացություններով: Աճառը մի քանի շերտերով բաժանված է մանրաթելերի։ Քայլվածքը դառնում է բադ: Ամեն ինչ ավարտվում է ծնկահոդի դեֆորմացնող օստեոարթրիտով։
Չորրորդ փուլում աճառի քայքայումը հասնում է ոսկորին։ Աճառի 1-2 սմ-ով դեֆորմացիայի պատճառով ոտքը ախտահարված կողմում կրճատվում է։ Անկախ շարժումը դառնում է անհնար. Հոդերի փոխարինման կարիք կա։
Ֆեմուրի միջային կոնդիլի խոնդրոմալացիան կարող է հանգեցնել սրածայր ոտնաթաթի, հարթաթաթության և ստորին ոտքի դեֆորմացման:
Կոտրվածքների պատճառները

Վնասվածքի ուժգնության հիման վրա առանձնանում են ցածր և բարձր էներգիայի կոտրվածքները։ Առաջին տեսակն առաջանում է սեփական բարձրությունից ընկնելու ժամանակ։ Բնորոշ է տարեցներին, քանի որ նրանց ոսկորները հաճախ արդեն տառապում են օստեոպորոզից։
Բարձր էներգիաները կապված են, օրինակ, բամպերի բախման հետ ծնկի հոդի հատվածում, մեծ բարձրությունից ընկնելու հետ՝ ոտքի ոչ պատշաճ տեղադրմամբ և սպորտային վնասվածքներով: Կտրուկ կոտրվածքները ավելի հաճախ են հանդիպում, և դրանք սովորաբար տեղի են ունենում երիտասարդների մոտ: Դրանք կարող են լինել նաև մասնակի, թերի (ճաք) և ամբողջական։
Վնասվածքներ են լինումուղղակի և անուղղակի: Ծնկի ուղիղ վնասվածքը հետևանք է, օրինակ, ծնկին կողքից, առջևից հարվածելու, վթարի ժամանակ մեքենայի վահանակին հարվածելու, ծնկի վրա ընկնելու հետևանք է. անուղղակի - ընկնում է բարձրությունից:
Առավել հաճախ ախտահարվում է ֆեմուրի կողային կողային կոնդիլը: Երկրորդ տեղում երկու կոնդիլների կոտրվածքն է։ Իսկ մեդիալը հազվադեպ է տուժում։
Y-աձեւ կոտրվածք, որը տեղի է ունենում տրավմայի ժամանակ, երբ վնասվում են ազդրոսկրի կոնդիլները, առաջանում է մեծ բարձրությունից ընկնելու ժամանակ, երբ ոտքերը ուղղվում են, և ոտքերը առաջինը հարվածում են մակերեսին; դժբախտ պատահարի ժամանակ ծնկներին հարվածելիս. Ոսկրային մակերեսը մանրացված է բազմաթիվ բեկորների մեջ։
Ֆեմուրի կողային կոնդիլը կոտրվում է ուժեղ կողային հարվածից՝ ծնկի վրա ընկնելիս։ Ցանկացած կոտրվածք հարվածի պահին միշտ ուղեկցվում է ուժեղ ցավով։ Այն ներկա կլինի հանգստի և շարժման ժամանակ։ Բացի դրանից, ծնկից վերեւ արյան կուտակում է նկատվում կոնդիլների սպունգանման հատվածում։ Նույնիսկ այս հատվածին դիպչելը անմիջապես ցավ է առաջացնում։
Երբ կոնդիլները տեղաշարժվեն, ստորին ոտքը ոլորված կլինի կողքի վրա: Եթե վնասված է ազդրոսկրի միջային կոնդիլը, այն շեղվում է դեպի ներս (վարուսային դեֆորմացիա), կողայինը՝ հակառակը (արտաքին կամ վալգուսային դեֆորմացիա):
Երբ երկու կոնդիլները կոտրվում են, ոտքը կարճանում է: Ծնկահոդը ուռում և կարմրում է, առաջանում է այտուց, հաճախ՝ արյունազեղումներ։ Ցավի պատճառով շարժումը գործնականում անհնար է։ Հայտնվում է հոդի պաթոլոգիական կողային շարժունակություն։
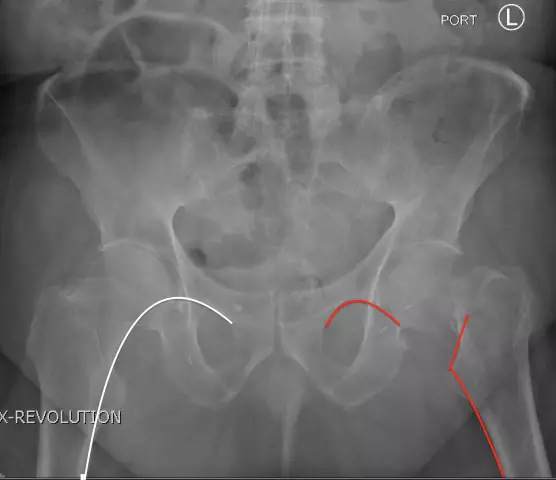
Ֆեմուրի կոնդիլների կոտրվածք ախտորոշելու համար օգտագործվում է ռենտգեն հետազոտություն 3.պրոեկցիաներ՝ հետին, կողային, թեք։
Պարզաբանման համար օգտագործվում է CT: Ցանկացած կոտրվածքի հիմնական կանոնը ոտքը անշարժացնելն ու անշարժացնելն է։ Հաջորդը, դուք պետք է զանգահարեք շտապօգնություն: Ինքներդ չեք կարող տուժածին հիվանդանոց բերել, քանի որ չեք կարողանա ապահովել ոտքի ճիշտ դիրքը։
Անտանելի ցավերի դեպքում կարելի է անալգին տալ։ Օգտակար կարող է լինել տուժածին շեղել ցավից որևէ օտար զրույցի միջոցով։
Պահպանողական բուժում
Կոնսերվատիվ բուժման դեպքում առաջին պայմանը հոդային խոռոչից (հեմարտրոզ) արյունը հեռացնելն է հաստ ասեղով հատուկ ներարկիչով նախնական անզգայացումից հետո։ Այնուհետև հոդը անզգայացվում է նովոկաինի ներարկումով:
Այնուհետև երկրորդ ծակելու անհրաժեշտության դեպքում հոդին քսում են պատուհանով գիպս։ Հիվանդը գիպսի մեջ կմնա մինչև 1-1,5 ամիս։ Հետո նորից ռենտգեն են անում՝ ստուգելու ոսկորների միաձուլումը։ Միայն դրանից հետո է հնարավոր վերականգնողական միջոցառումներ իրականացնել։
Շարժումն այս ժամանակահատվածում թույլատրվում է միայն հենակներով։ 3 ամիս հետո կամ նույնիսկ ավելի ուշ, հոդերի բեռը կթույլատրվի։
Մշտական ձգում
Առանց տեղաշարժի կոտրվածքի դեպքում կարող է ախտահարվել ազդրոսկրի կամ կողային մասի միջակ կոնդիլը՝ հիմնարար տարբերություն չկա։ Կոնդի հյուսվածքներում թերություն է առաջանում ճաքի տեսքով։ Վնասված ոտքը փոքր-ինչ թեքված է ծնկի հատվածում և դրված է Բելերի շղթայի վրա: Օգտագործվում է ոտքի կոտրվածքները բուժելու համար՝ կմախքի ձգումով, որն իրականացվում է կալկանեուսի միջով ասեղ անցկացնելու միջոցով, որից հետո այն կախվում է դրա վրա։4-6 կգ քաշով բեռ: Այս դիրքում հիվանդը նույնպես 4-6 շաբաթական է։ Մի քանի շաբաթվա ընթացքում կիրառվում է նաև գիպսային վիրակապ։ Վնասված տարածքի ծանրաբեռնումը թույլատրվում է ոչ շուտ, քան 4 ամիս հետո։
Վիրաբուժական բուժում

Վիրաբուժական միջամտությունը կիրառվում է տեղաշարժով կոտրվածքի դեպքում (ավելի հաճախ կոտրվում է ազդրոսկրի արտաքին կոնդիլը): Կատարվում է ընդհանուր անզգայացման տակ վնասվածքից 3-7 օր հետո։
Ծնկի վրա կտրվածք է արվում և կոտրվածքի բոլոր ավելորդ հետևանքները արյան, հեղուկի, վերադիրքավորվող բեկորների տեսքով հեռացվում են դրա միջոցով։
Տեղաշարժով ներհոդային կոտրվածքներ - ծանր վնասվածքների կատեգորիա, որի դեպքում շատ կարևոր է դառնում հոդային մակերեսի հնարավորինս ճշգրիտ վերականգնումը՝ վերացնելով բեկորների տեղաշարժը։ Դա անհրաժեշտ է, քանի որ նման կոտրվածքներից հետո հեշտությամբ զարգանում է օստեոարթրիտը՝ ամենածանր բարդությունը։
Եթե կա ցցվածք, բռնեք ազդրոսկրի ներքին կոնդիլը և երկար պտուտակով ամրացրեք ոսկորին՝ այն դնելով տեղում: Կիրառեք բաց կրճատում ներքին ամրացմամբ: Մանրացված կոտրվածքը հաճախ ուղեկցվում է ներքին արյունահոսությամբ։
Ռենտգենյան ճառագայթներ են արվում՝ բեկորների շարժումը բացահայտելու համար: Այնուհետև հիվանդը տեղադրվում է կմախքի ձգման մեջ: Գիպս - 1,5 ամիս: Հոդի ֆունկցիոնալությունը չի վերականգնվի կոտրվածքից 4 ամիս հետո։
Մետաղական տարրերի հեռացումը կատարվում է նախնական ռենտգենից մեկ տարի անց:

Եթե դա տեղի ունենաազդրային կոնդիլի տպավոր կոտրվածք, որի ժամանակ ճզմված է նրա սպունգանման հյուսվածքը, կատարվում է տրանսոսերային օստեոսինթեզի վիրահատություն։ Պտուտակներն այստեղ անօգուտ են։ Տեղաշարժված և ճնշված կոնդիլը ձեռքով վերադիրքավորվում և ամրացվում է ձգողականությամբ: Երբեմն հնարավոր է դառնում օգտագործել քորոց՝ պտուտակներով ներոսկրային ձող։
Վերականգնում և կանխատեսում
Վերականգնումը սկսվում է միայն գիպսից հեռացնելուց հետո՝ սա մերսում է, վարժություն թերապիա, ֆիզիոթերապիա։ Կոնդիլային կոտրվածքների հնարավոր բարդություններն են՝ խոնդրոմալացիան և օստեոխոնդրիտը, օստեոարթրիտը։
Խոնդրոմալացիան աճառի ախտահարում է՝ իր նոսրացումով և քայքայմամբ: Դիսեկանս օստեոխոնդրիտով (Քոենիգի հիվանդություն) աճառը սկզբում փափկվում է որոշ հատվածում, այնուհետև այն ամբողջովին շերտազատվում է ոսկորից՝ ձևավորելով հոդային մուկ։ Պաթոլոգիան բավականին հազվադեպ է:
Հետվնասվածքային օստեոարթրիտը կարող է զարգանալ ոչ միայն ներհոդային կոտրվածքով, այլ նաև բուն ազդրոսկրի հեռավոր հատվածում՝ պայմանով, որ խախտվի նրա բիոմեխանիկական առանցքը։ Առանցքը կարևոր է, քանի որ ապահովում է ծնկների հոդի բեռի ճիշտ բաշխումը։ Այնուամենայնիվ, ազդրի կողային կամ միջակ կոնդիլի ներհոդային կոտրվածքները շատ հաճախ հանգեցնում են հետվնասվածքային օստեոարթրիտի: Այն այնքան էլ անվնաս չի ընթանում և իր հերթին ուղեկցվում է ցավով, շարժման սահմանափակմամբ և հոդի անկայունությամբ։
Ոսկրային կիստաներ
Կիստը խոռոչային գոյացություն է, որը լցված է հեղուկով: Այն համարվում է բարորակ նորագոյացություն։ Ձևավորման բնորոշ տեղը երկար խողովակավոր ոսկորներն են։
B60%-ում այն առաջանում է ուսագոտու մեջ, և միայն 25%-ի դեպքում է նկատվում ազդրոսկրի, ողնաշարի, կրծոսկրի, կոնքի, ծնոտի և գանգի կոնդիլի կիստա (քանի որ այն նվազում է): Վիճակագրության համաձայն, ոսկրային կիստաները հայտնվում են 10-ից 15 տարեկան երեխաների մոտ: Այն հազվադեպ է հանդիպում մեծահասակների մոտ, հիմնականում՝ մինչև 30 տարեկան երիտասարդ տղամարդկանց մոտ։
Պատճառներ և ռիսկային խմբեր
Կիստայի առաջացման պատճառները նույնիսկ այսօր չեն հաստատվել։ Կան միայն հասկացություններ, որոնք ենթադրում են սննդանյութերի և թթվածնի պակաս՝ որպես պատճառահետևանքային գործոն:
Նման դեպքերում հիմնական պատճառական գործոններն են՝
- օստեոմիելիտ, արթրիտ;
- էմբրիոգենեզի պաթոլոգիա;
- դեգեներատիվ գործընթաց՝
- օստեոարթրիտ;
- կոտրվածք, վնասվածք.
Ոսկրային կիստաների զարգացման վերաբերյալ ժամանակակից տեսակետներն այն են, որ սննդային անբավարարությունը և հիպոքսիան հանգեցնում են լիզոսոմային ֆերմենտների ակտիվացմանը, որոնք ունեն աուտոագրեսիվ վարք: Սա հանգեցնում է հեղուկի կուտակման և խոռոչի աճի:
Պաթոլոգիայի տեսակները
Կախված դրա բովանդակությունից՝ ոսկրային կիստան կարող է լինել՝
- Միայնակ - լցված հեղուկով, առաջանում է երեխաների մոտ։ Տղաները 3 անգամ ավելի շատ են տառապում։ Խոշոր խողովակային ոսկորները ախտահարված են։
- Անևրիզմա - լցված արյունով, ազդում է հիմնականում 10-ից 20 տարեկան աղջիկների և աղջիկների վրա, առավել հաճախ ազդում է ողնաշարի վրա:
Պաթոլոգիայի ախտանիշներ
Ոսկրային կիստա գոյություն ունի շատ երկար ժամանակ առանց որևէ ախտանիշի՝ մինչև մի քանի տարի: Դա պայմանավորված է նրանով, որ այն շատ դանդաղ է աճում:
Առաջին նշաններն ուժեղ ենպարոքսիզմալ ցավ՝ կախված շարժումներից և բեռներից։ Հանգստի ժամանակ ցավ չկա։
Հաջորդը հայտնվում է.
- փափուկ հյուսվածքների քնքշություն կիստայի տարածքում և այտուցվածություն;
- աշխատանքը և հարակից հոդերը խանգարված են;
- ազդակիր ոսկորների չափը մեծանում է;
- եթե ոսկորը մոտ է մաշկի մակերեսին, տեսանելի է կիստի շոշափումը։
Ախտորոշման համար կատարվում է ռենտգեն, CT կամ MRI: Կիստայի պարունակությունը պարզելու համար այն ծակում են, դրանից է կախված նաև դրա բուժումը։ Բուժման մեթոդի ընտրությունը կախված է հիվանդի տարիքից։ Երեխան միայն կոնսերվատիվ բուժում է անցնում։
Վիրահատությունները անցանկալի են, քանի որ կմախքը մեծանում է: Ոսկրային կիստայից հետո երեխաները շատ արագ ապաքինվում են, իսկ 90%-ի դեպքում բուժում կա։ Նրանք հազվադեպ են ունենում ռեցիդիվներ: Կիստայի կանխարգելում գոյություն չունի, քանի որ դրանց առաջացման պատճառները բացահայտված չեն։